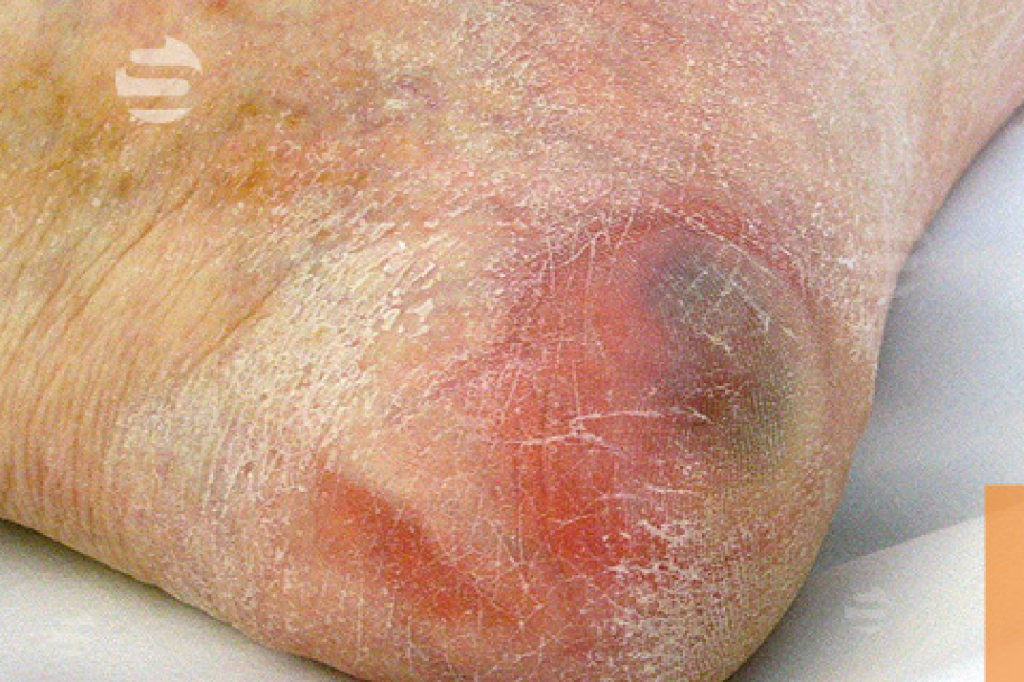
Decubitus, ook wel bekend als doorligwonden, blijft een groot en vaak onderschat probleem binnen de zorg. Ondanks protocollen, scholing en hulpmiddelen ontstaan jaarlijks nog duizenden gevallen, met alle gevolgen van dien: pijn, vertraging in herstel, hogere zorgkosten en een lagere kwaliteit van leven voor de zorgvrager. Het goede nieuws? Veel gevallen zijn te voorkomen. In deze blog bespreken we de 10 meest gemaakte fouten bij decubituspreventie, aangevuld met praktische tips én een handige checklist voor dagelijks gebruik.
Dit is wereldwijd de grootste boosdoener. Zorgvragers worden te laat of niet volgens schema gedraaid. Een anti-decubitusmatras is waardevol, maar vervangt nooit het tijdig herpositioneren.
Tip: Werk met een vast 3 of 4-uursschema en leg verplaatsingen direct vast.
Huidinspectie hoort grondig én gestructureerd te gebeuren, niet oppervlakkig. Slechte verlichting, tijdsdruk of vermoeidheid vergroten de kans om beginnende schade te missen.
Tip: Inspecteer dagelijks op kleurveranderingen, warmte en verhardingen.
Ringkussens, dekens als ondersteuning of verkeerd geplaatste kussens kunnen juist méér druk creëren.
Tip: Gebruik drukverlagende hulpmiddelen volgens protocol en laat je adviseren door een wondverpleegkundige of ergotherapeut.
Een veelgemaakte fout is te vertrouwen op het matras alleen. Het lichaam ligt alsnog stil, en stilstand is risico.
Tip: Blijf herpositioneren, ook met een hoogwaardig matras.
Ondervoeding of uitdroging maakt de huid kwetsbaar en vertraagt genezing.
Tip: Monitor vochtinname, let op eiwitten en schakel vroegtijdig een diëtist in.
Een natte of geïrriteerde huid is gevoeliger voor decubitus en IAD (Incontinence Associated Dermatitis), wat vaak verward wordt met drukschade.
Tip: Gebruik huidvriendelijke producten en werk met een incontinentieplan.
Nieuwe medewerkers, stagiaires of invallers hanteren soms andere werkwijzen.
Tip: Zorg voor eenduidige instructie op de werkvloer en herhaal scholing jaarlijks.
Soms wordt alleen “op gevoel” gewerkt, waardoor hoogrisico zorgvragers te laat worden gesignaleerd.
Tip: Voer bij opname én bij veranderingen in conditie een risicoscore uit.
Bij overdrachten ontbreken details zoals eerdere decubitusplekken of de frequentie van draaien.
Tip: Maak risicopatiënten zichtbaar in het zorgdossier én op de dagplanning.
Als iedereen verantwoordelijk is, voelt niemand zich écht verantwoordelijk.
Tip: Benoem een aandachtsvelder of wondverpleegkundige als vast aanspreekpunt.

Met deze tips vergroot je de kwaliteit van zorg aanzienlijk:

- Dagelijkse huidcontrole (kleur, temperatuur, roodheid die niet wegdrukbaar is)
- Controle risicoplekken: hielen, stuit, heupen, ellebogen e.d.
- Goede verlichting bij inspectie
- Draaien volgens 3 of 4-uur schema
- Wisselligging toegepast
- Verplaatsingen genoteerd in het dossier
- Geen gebruik van ringkussens
- Juist type matras selecteerd
- Kussens/zitkussens correct gepositioneerd
- Hulpmiddelen dagelijks controleren
- Voldoende vochtinname
- Eiwitbehoefte bewaakt
- Diëtist betrokken bij risico’s
- Huid schoon en droog
- Gebruik van barrièrecrème waar nodig
- Incontinentieplan aanwezig
- Risico zorgvragers benoemd in de overdracht
- Afspraken vastgelegd in het zorgdossier
- Aandachtsvelder/wondverpleegkundige betrokken.